Підслизові пухлини (ППП) шлунково-кишкового тракту – це підняті ураження, що походять з м’язової слизової оболонки, підслизового шару або власного м’язового шару, а також можуть бути позапросвітними ураженнями. З розвитком медичних технологій традиційні хірургічні методи лікування поступово вступили в еру малоінвазивного лікування, такого як лапароскопічна хірургія та роботизована хірургія. Однак у клінічній практиці можна виявити, що «хірургія» підходить не всім пацієнтам. В останні роки цінність ендоскопічного лікування поступово привертає увагу. Була опублікована остання версія китайського експертного консенсусу щодо ендоскопічної діагностики та лікування СМТ. У цій статті коротко викладено відповідні знання.
1. Епідемічний характер ЗПТристика
(1) Захворюваність на СМТ нерівномірно розподілений у різних частинах травного тракту, і шлунок є найпоширенішим місцем для СМТ.
Частота різнихРозподіл частин травного тракту нерівномірний, причому верхні частини травного тракту зустрічаються частіше. З них 2/3 знаходяться у шлунку, далі йдуть стравохід, дванадцятипала кишка та товста кишка.
(2)Гістопатологічні дослідженняL типи СМТ є складними, але більшість СМТ є доброякісними ураженнями, і лише деякі з них є злоякісними.
A.SMT не включаєn-неопластичні ураження, такі як ектопічна тканина підшлункової залози та неопластичні ураження.
B. Серед неопластичного ураженняШлунково-кишкові лейоміоми, ліпоми, бруцельозоклітинні аденоми, гранульозоклітинні пухлини, шванноми та гломусні пухлини здебільшого є доброякісними, і менше 15% можуть проявлятися як тканинне зло.
C. Строма шлунково-кишкового трактуПухлини (ГІСТ) та нейроендокринні пухлини (НЕП) при СМТ є пухлинами з певним злоякісним потенціалом, але це залежить від їх розміру, розташування та типу.
D. Розташування ЗПТ пов'язанедо патологічної класифікації: а. Лейоміоми є поширеним патологічним типом СМТ стравоходу, що становить від 60% до 80% СМТ стравоходу, і частіше зустрічаються в середньому та нижньому сегментах стравоходу; b. Патологічні типи СМТ шлунка є відносно складними, з ГІСПО, лейоміомоюМатома та ектопічна підшлункова залоза є найпоширенішими. Серед СМТ шлунка, ГІСТ найчастіше виявляється у дно та тіло шлунка, лейоміома зазвичай розташована в кардії та верхній частині тіла, а ектопічна підшлункова залоза та ектопічна підшлункова залоза є найбільш поширеними. Ліпоми частіше зустрічаються в антральній частині шлунка; в. Ліпоми та кісти частіше зустрічаються в низхідній та цибулинній частинах дванадцятипалої кишки; г. При СМТ нижнього відділу шлунково-кишкового тракту ліпоми переважають у товстій кишці, тоді як нейроендокринні пухлини (НЕП) переважають у прямій кишці.
(3) Використовуйте КТ та МРТ для оцінки ступеня злоякісності, лікування та оцінки пухлин. Для суб'єктивних пухлинних пухлин (СМТ), які підозрюються у потенційній злоякісності або мають великі пухлини (довгідіаметр > 2 см), рекомендуються КТ та МРТ.
Інші методи візуалізації, включаючи КТ та МРТ, також мають велике значення для діагностики СМТ. Вони можуть безпосередньо відображати місце розташування пухлини, характер росту, розмір ураження, форму, наявність або відсутність часточок, щільність, однорідність, ступінь посилення та контур меж тощо, а також можуть визначити наявність та ступінь потовщення.діагностика стінки шлунково-кишкового тракту. Що ще важливіше, ці візуалізаційні дослідження можуть виявити, чи є інвазія сусідніх структур ураження та чи є метастази в навколишню очеревину, лімфатичні вузли та інші органи. Вони є основним методом клінічної класифікації, лікування та оцінки прогнозу пухлин.
(4) Забір зразків тканин не рекомендуєтьсяРекомендовано для доброякісних СМТ, які можна діагностувати за допомогою звичайної ендоскопії в поєднанні з ендоскопічним ультразвуковим дослідженням, таких як ліпоми, кісти та ектопічна підшлункова залоза.
Для уражень, що підозрюються у злоякісності, або коли звичайна ендоскопія в поєднанні з ендоскопічним ультразвуковим дослідженням не може оцінити доброякісні чи злоякісні ураження, можна використовувати тонкоголкову аспіраційну біопсію/біопсію під контролем ендоскопічного ультразвукового дослідження (тонкоголкова біопсія під контролем ендоскопічного ультразвукового дослідження).голкова аспіраційна біопсія/біопсія, ендоскопічна ультразвукова ультразвукова біопсія/біопсія з інцизією слизової оболонки (біопсія з використанням ендоскопічного інцизію слизової оболонки, МІАБ) тощо виконують забір біопсії для передопераційної патологічної оцінки. З огляду на обмеження ендоскопічної ультразвукової ультразвукової біопсії та подальший вплив на ендоскопічну резекцію, для тих, хто має право на ендоскопічну хірургію, за умови забезпечення можливості повної резекції пухлини, досвідчені ендоскопісти можуть проводити ендоскопічну резекцію безпосередньо без встановлення передопераційного патологічного діагнозу.
Будь-який метод отримання патологічних зразків перед операцією є інвазивним і може пошкодити слизову оболонку або спричинити адгезію до підслизової тканини, тим самим збільшуючи складність операції та, можливо, збільшуючи ризик кровотечі, перфорації.раціон та поширення пухлини. Тому передопераційна біопсія не обов'язково є необхідною. Необхідна, особливо для СМТ, які можна діагностувати за допомогою звичайної ендоскопії в поєднанні з ендоскопічним ультразвуковим дослідженням, таких як ліпоми, кісти та ектопічна підшлункова залоза, не потрібен забір зразків тканини.
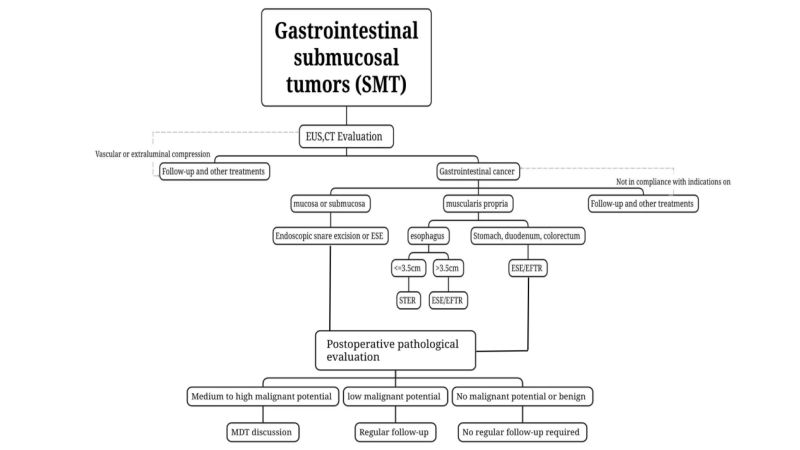
2. Ендоскопічне лікування SMTnt
(1) Принципи лікування
Ураження, які не мають метастазів у лімфатичні вузли або мають дуже низький ризик метастазування в лімфатичні вузли, можуть бути повністю видалені за допомогою ендоскопічних методів і мають низький ризик залишкової пухлини та рецидиву, придатні для ендоскопічної резекції, якщо лікування необхідне. Повне видалення пухлини мінімізує залишкову пухлину та ризик рецидиву.Під час ендоскопічної резекції слід дотримуватися принципу лікування без пухлини, а також забезпечити цілісність капсули пухлини.
(2) Показання
i. Пухлини зі злоякісним потенціалом, підозрювані при передопераційному обстеженні або підтверджені біопсією, особливо ті, що підозрюються у шлунково-кишковому трактіСТ з доопераційною оцінкою довжини пухлини ≤2 см та низьким ризиком рецидиву та метастазування, а також з можливістю повної резекції, можуть бути ендоскопічно резецовані; для пухлин з великим діаметром. При підозрі на ГІСП низького ризику >2 см, якщо лімфатичний вузол або віддалені метастази були виключені з доопераційного обстеження, за умови забезпечення можливості повної резекції пухлини, ендоскопічну операцію можуть виконувати досвідчені ендоскопісти у відділенні з розвиненою ендоскопічною технологією лікування. резекція.
ii. Симптоматична (наприклад, кровотеча, обструкція) СМТ.
iii. Пацієнти, у яких підозрюється доброякість пухлин за результатами передопераційного обстеження або підтверджено патологією, але за якими неможливо регулярно спостерігатися, або у яких пухлини збільшуються протягом короткого періоду спостереження та які мають сильне бажанняе для ендоскопічного лікування.
(3) Протипоказання
i. Визначте ураження, які у мене єсмакували до лімфатичних вузлів або віддалених ділянок.
ii. Для деяких СМТ з чистою лімфоюnodeабо віддалені метастази, для отримання патологічного матеріалу потрібна об'ємна біопсія, що можна розглядати як відносне протипоказання.
iii. Після детальної передопераційної підготовкиобстеження встановлено, що загальний стан поганий і ендоскопічна операція неможлива.
Доброякісні ураження, такі як ліпома та ектопічна підшлункова залоза, зазвичай не викликають таких симптомів, як біль, кровотеча та обструкція. Коли SМТ проявляється як ерозія, виразка або швидко збільшується протягом короткого проміжку часу, зростає ймовірність того, що це злоякісне ураження.
(4) Вибір методу резекціїd
Ендоскопічна резекція петлі: дляЯкщо СМТ є відносно поверхневим, виступає в порожнину, що визначається передопераційним ультразвуковим дослідженням та комп'ютерною томографією, і може бути повністю видалений за один раз за допомогою петлі, може бути використана ендоскопічна резекція за допомогою петлі.
Вітчизняні та зарубіжні дослідження підтвердили його безпеку та ефективність при поверхневих СМТ <2 см, з ризиком кровотечі від 4% до 13% та перфорацією.ризик від 2% до 70%.
Ендоскопічна підслизова екскавація, ЕСЕ: для СМТ з великим діаметром ≥2 см або якщо передопераційні візуалізаційні дослідження, такі як ендоскопічне ультразвукове дослідження та КТ, підтверджують це.Коли пухлина виступає в порожнину, ESE є можливим для ендоскопічної рукавної резекції критичних SMT.
ESE дотримується технічних звичокендоскопічна підслизова дисекція (ESD) та ендоскопічна резекція слизової оболонки, а також рутинно використовує круговий розріз «фліп-топ» навколо пухлини для видалення слизової оболонки, що покриває SMT, та повного оголення пухлини. , для досягнення мети збереження цілісності пухлини, підвищення радикальності хірургічного втручання та зменшення інтраопераційних ускладнень. Для пухлин ≤1,5 см може бути досягнуто 100% повного рівня резекції.
Ендоскопічна резекція підслизової тунельної оболонкиіон, STER: Для SMT, що походить з власного м'язового шару стравоходу, воріт шлунка, малої кривизни тіла шлунка, антральної кишки шлунка та прямої кишки, в яких легко встановити тунелі, а поперечний діаметр ≤ 3,5 см, STER може бути кращим методом лікування.
STER — це нова технологія, розроблена на основі пероральної ендоскопічної стравохідної сфінктеротомії (POEM) та є розширенням технології ESD.логія. Частота резекції en bloc STER для лікування SMT сягає від 84,9% до 97,59%.
Ендоскопічна повнотовща резекціяіон,EFTR: Його можна використовувати для SMT, коли важко створити тунель або коли максимальний поперечний діаметр пухлини ≥3,5 см і не підходить для STER. Якщо пухлина виступає під фіолетову мембрану або росте за межі порожнини, і під час операції виявляється, що пухлина щільно прилягає до серозного шару і не може бути відокремлена, його можна використовувати. EFTR виконує ендоскопічне лікування.
Правильне зашивання перфораціїВиявлення місця після ендоскопічної репарації пухлини (EFTR) є ключем до успіху EFTR. Для точної оцінки ризику рецидиву пухлини та зменшення ризику поширення пухлини не рекомендується розрізати та видаляти резекційований зразок пухлини під час EFTR. Якщо необхідно видалити пухлину по частинах, спочатку необхідно усунути перфорацію, щоб зменшити ризик її розселення та поширення. Деякі методи накладання швів включають: шов металевими кліпсами, шов за допомогою відсмоктувальних кліпс, техніку шва сальникової латки, метод "кішечного шва" з використанням нейлонової мотузки в поєднанні з металевими кліпсами, систему закриття металевими кліпсами (кліпса над ендоскопом, OTSC), шов OverStitch та інші нові технології для відновлення шлунково-кишкових травм та боротьби з кровотечами тощо.
(5) Післяопераційні ускладнення
Інтраопераційна кровотеча: кровотеча, яка призводить до зниження рівня гемоглобіну пацієнта більш ніж на 20 г/л.
Щоб запобігти масивній внутрішньоопераційній кровотечі,Під час операції слід виконати достатню підслизову ін'єкцію, щоб оголити більші кровоносні судини та полегшити електрокоагуляцію для зупинки кровотечі. Інтраопераційну кровотечу можна лікувати за допомогою різних ножів для розрізів, гемостатичних щипців або металевих кліпс, а також профілактичного гемостазу оголених кровоносних судин, виявлених під час процесу дисекції.
Післяопераційна кровотеча: Післяопераційна кровотеча проявляється у вигляді блювоти з кров’ю, мелени або крові у калі. У важких випадках може виникнути геморагічний шок. Він здебільшого виникає протягом 1 тижня після операції, але також може виникнути через 2–4 тижні після операції.
Післяопераційна кровотеча часто пов'язана зтакі фактори, як поганий контроль артеріального тиску після операції та роз'їдання залишкових кровоносних судин шлунковою кислотою. Крім того, післяопераційна кровотеча також пов'язана з місцем розташування захворювання та частіше зустрічається в антральному відділі шлунка та нижній частині прямої кишки.
Затримка перфорації: зазвичай проявляється здуттям живота, посиленням болю в животі, ознаками перитоніту, лихоманкою, а візуалізаційне дослідження показує накопичення газу або збільшення накопичення газу порівняно з попереднім станом.
Це здебільшого пов'язано з такими факторами, як погане зашивання ран, надмірна електрокоагуляція, занадто ранній підйом для руху, занадто раннє вживання їжі, поганий контроль рівня цукру в крові та ерозія ран шлунковою кислотою. а. Якщо рана велика або глибока, або рана має фістулиa. При змінах, подібних до безперечних, слід відповідно подовжити час постільного режиму та час голодування, а після операції слід провести декомпресію шлунково-кишкового тракту (пацієнтам після операції нижніх відділів шлунково-кишкового тракту слід дренувати анальний канал); a. Пацієнти з діабетом повинні суворо контролювати рівень цукру в крові; пацієнтам з невеликими перфораціями та легкими торакальними та черевними інфекціями слід призначати такі методи лікування, як голодування, протиінфекційні засоби та пригнічення кислотності; c. Пацієнтам з випотом можна виконати закритий дренаж грудної клітки та пункцію черевної порожнини. Слід встановити трубки для забезпечення безперебійного дренування; d. Якщо інфекцію не вдається локалізувати після консервативного лікування або вона поєднується з тяжкою торакоабдомінальною інфекцією, слід якомога швидше виконати хірургічну лапароскопію, а також виконати відновлення перфорації та дренування черевної порожнини.
Ускладнення, пов'язані з газами: включаючи підшкірнінеозна емфізема, пневмомедіастинум, пневмоторакс та пневмоперитонеум.
Інтраопераційна підшкірна емфізема (проявляється як емфізема обличчя, шиї, грудної стінки та мошонки) та медіастинальна пневмофізема (підйом надгортанника (під час гастроскопії можна виявити) зазвичай не потребують спеціального лікування, а емфізема, як правило, проходить самостійно.
Виникає важкий пневмоторакспід час операції [тиск у дихальних шляхах перевищує 20 мм рт. ст. під час операції
(1 мм рт. ст. = 0,133 кПа), SpO2 < 90%, підтверджено екстреною рентгенографією грудної клітки біля ліжка], операцію часто можна продовжити після закритої драпіровки грудної кліткивік.
Для пацієнтів з очевидним пневмоперитонеумом під час операції використовуйте голку для пневмоперитонеуму для проколу точки Макфарланда.у правій нижній частині живота, щоб випустити повітря, та залиште голку для проколу на місці до кінця операції, а потім вийміть її, переконавшись у відсутності видимого виділення газу.
Шлунково-кишкова фістула: травна рідина, спричинена ендоскопічною операцією, потрапляє в грудну або черевну порожнину через витік.
Стравохідні медіастинальні фістули та стравохідно-грудні фістули є поширеними. Після утворення фістули необхідно виконати закритий дренаж грудної клітки для підтримкизабезпечуючи безперебійний дренаж та належну поживну підтримку. За необхідності можна використовувати металеві затискачі та різні закриваючі пристрої, або ж повне покриття можна переробити. Для блокування використовуються стенти та інші методи.фістула. Важкі випадки потребують негайного хірургічного втручання.
3. Післяопераційне ведення (fподальше)
(1) Доброякісні ураження:Патологіяприпускає, що доброякісні ураження, такі як ліпома та лейоміома, не потребують обов'язкового регулярного спостереження.
(2) ЗПТ без злоякісних новоутвореньпотенціал мурах:Наприклад, для ректальних нейроендокринних пухлин 2 см та ГІСП середнього та високого ризику слід провести повне стадіювання та ретельно розглянути додаткові методи лікування (хірургічне втручання, хіміопроменева терапія, таргетна терапія). Розробка плану повинна базуватися на міждисциплінарній консультації та на індивідуальній основі.
(3) СМТ з низьким злоякісним потенціалом:Наприклад, ГІСП низького ризику необхідно обстежувати за допомогою ендоскопічного ультразвукового дослідження або візуалізації кожні 6–12 місяців після лікування, а потім лікувати відповідно до клінічних інструкцій.
(4) СМТ із середнім та високим злоякісним потенціалом:Якщо післяопераційна патологія підтверджує наявність НЕО шлунка 3 типу, колоректальної НЕО довжиною >2 см та ГІСП середнього та високого ризику, слід провести повне стадіювання та серйозно розглянути додаткові методи лікування (хірургічне втручання, хіміопроменева терапія, таргетна терапія). Розробка плану лікування повинна базуватися на[про нас 0118.docx]міждисциплінарна консультація та індивідуальний підхід.
Ми, Jiangxi Zhuoruihua Medical Instrument Co., Ltd., є виробником у Китаї, що спеціалізується на ендоскопічних витратних матеріалах, таких якщипці для біопсії, гемокліпс, поліпна пастка, голка для склеротерапії, спрей-катетер, цитологічні щітки, направляючий дріт, кошик для вилучення каменів, катетер для дренажу жовчних шляхів у носітощо, які широко використовуються вЕлектронна медична звітність, електростатичний розряд,ЕРХПГНаша продукція сертифікована за стандартами CE, а наші заводи – за стандартами ISO. Наші товари експортуються до Європи, Північної Америки, Близького Сходу та частини Азії, і отримують широке визнання та похвалу від клієнтів!
Час публікації: 18 січня 2024 р.


